Nervus fibularis communis восстанавливается достаточно быстро. Латеральный кожный нерв икры
Малоберцовый нерв
Общий малоберцовый нерв, латинское название которого Nervus fibularis communis, является нервом крестцового сплетения. Он образуется как продолжение седалищного нерва, поле разделения последнего в зоне подколенной ямки.
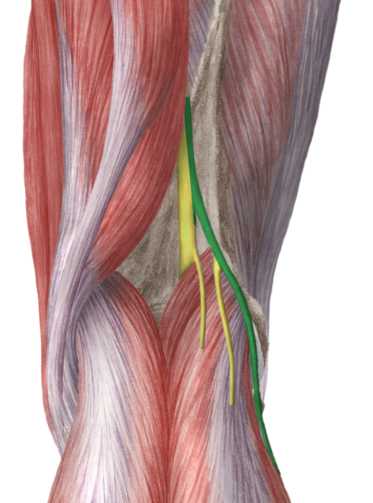
Где находится малоберцовый нерв
Малоберцовый нерв от проксимальной вершины в подколенной ямке берет направление к ее латеральной стороне. Он располагается непосредственно под медиальным краем бедренной двуглавой мышцы, между латеральной головкой мышцы икры и нею. Нерв спирально огибает малоберцовую кость в области ее головки, будучи прикрытым здесь только кожей и фасцией.
В этой части от ствола малоберцового нерва отходят суставные непостоянные ветви, идущие к латеральным частям капсулы в коленном суставе. Дистальнее малоберцовый нерв проходит в толще начального отрезка длинной малоберцовой мышцы, где и делится на свои концевые две ветки — на поверхностную и на глубокую.
Таким образом, общий малоберцовый нерв ответвляется на:
- латеральный кожный нерв;
- малоберцовый соединительный;
- поверхностный малоберцовый нерв;
- глубокий малоберцовый нерв.
Латеральный кожный нерв на икре, имеющий латинское название Nervus cutaneus surae lateralis: он отходит в подколенных ямках, после чего направляется к латеральным головкам мышц икры, прободив в этих местах фасции голеней, разветвляется в коже латеральных поверхностей голеней, достигая латеральных лодыжек.
Малоберцовый соединительный нерв, который на латинском называется Ramus communicans fibularis, может начинаться от ствола общего малоберцового нерва, иногда – от латерального кожного, затем, следуя по икроножной мышце, располагается в пространстве между нею и голенной фасцией, прободая последнюю, после,разветвляясь в коже, объединяется с медиальным кожным голенным нервом.
Поверхностный малоберцовый нерв, латинское название которого Nervus fibularis superficialis, проходя между головками длинных малоберцовых мышц, следует вниз на некотором отдалении. Переходя на медиальную поверхность в зоне короткой малоберцовой мышцы, эта ветвь нерва прободает фасцию в области нижней трети голени, разветвляясь на свои концевые составляющие:
- тыльные;
- медиальный;
- промежуточный кожные нервы.
Функцией ветвей поверхностного малоберцового нерва является иннервирование длинной и короткой малоберцовых мышц;
Глубокий малоберцовый нерв, называемый на латинском Nervus fibularis profundus, прободает толщи начальных отделов длинных малоберцовых мышц, передних межмышечных перегородок голеней и длинных разгибателей пальцев, затем ложится на переднюю поверхность межкостных перепонок, располагаясь с латеральных сторон большеберцовых передних сосудов.
Глубокий малоберцовый нерв имеет следующие функции:
- он иннервирует мышцы, которые разгибают стопу и пальцы;
- обеспечивает ощущение прикосновения или боли в первом промежутке между пальцами.
Малоберцовый нерв – симптомы повреждения
Поскольку малый берцовый нерв в некоторых местах проходит поверхностно, прикрытый только кожей и фасцией, то вероятность того, что может наступить сдавливание или повреждение малоберцового нерва, достаточно велика.
Такое повреждение сопровождают следующие симптомы:
- невозможность отведения наружу стопы;
- невозможность разогнуть стопу и пальцы;
- нарушение чувствительности в разных отделах стопы.
Соответственно, по ходу ирригации волокон нерва, в зависимости от места сдавления, степени повреждения симптомы будут несколько отличаться. И только хотя бы поверхностное знание особенностей малоберцового нерва, иннервации им отдельных мышц или участков на коже поможетчеловеку установить, что имеет место сдавление малоберцового нерва еще до обращения к врачу для проведения исследования.
Нейропатия малоберцового нерва
В клинике такого заболевания как невропатия нейропатия малоберцового нерва — достаточно часто встречающаяся патология. Поражение малоберцового нерва и как нейропатия, и как следствие травмы, и как компрессионно – ишемический синдром стоит на первом месте по статистике.
Нейропатия малоберцового нерва может возникнуть вследствие следующих причин:
- травм – чаще всего эта причина актуальна во время травм верхне-наружного отдела на голени, там, где нерв проходит поверхностно рядом с костью: перелом кости в этой области может привести к повреждению нерва обломками кости, более того, нейропатия малоберцового нерва может появиться даже от воздействия гипсовой повязки;
- когда берцовый нерв бывает сдавлен на любом отрезке его прохождения — это явление специалисты называют туннельным синдромом – верхним и нижним: обычно верхний туннельный синдром развивается у людей, имеющих определенные профессии и вынужденных достаточно длительное время сохранять определенные позы, к примеру, у уборщиков овощей и ягод, у укладчиков паркета от позы «на корточках», тогда как нижняя туннельная нейропатия развивается от сдавления глубокого малоберцового нерва на тыльной стороне голеностопного сустава, непосредственно под связкой;
- нарушения процесса кровоснабжения малоберцового нерва – при ишемии нерва, как бы «инсульте» нерва;
- неправильное положение ноги во время длительной операции или в результате тяжелого состояния больного, которое сопровождается обездвиженностью: при этом нерв бывает сдавлен на месте своего самого близкого к поверхности расположения;
- тяжелые инфекции, которые попадают в нервные волокна в результате внутримышечной инъекции в области ягодицы, на том месте, где малоберцовый нерв еще является составляющей седалищного нерва;
- тяжелые инфекции, которые сопровождаются поражением многочисленных нервов, в том числе и нерва малоберцового;
- токсические поражения, к примеру, в результате тяжелой почечной недостаточности или тяжелого сахарного диабета, от употребления наркотиков или алкоголя;
- онкозаболевания, имеющее метастазирование и сдавление нерва опухолевыми узлами.
Естественно, что первые две причины в действительности встречаются гораздо чаще, однако и остальные причины нейропатии малоберцового нерва, хоть и очень редко, однако провоцируют данную патологию, поэтому их сбрасывать со счетов не стоит.
Признаки нейропатии
Клинические симптомы нейропатии малоберцового нерва в первую очередь зависят от места поражения его по ходу следования и, конечно, от того, насколько глубоко поражение.
Например, при резко возникшей травме, к примеру, при переломе малоберцовой кости с последующим смещением ее отломков, от которых повреждены волокна нерва, все симптомы нейропатии возникают одновременно, хотя в первые дни на них больной может не обращать внимание вследствие сильной боли и обездвиженности пораженной конечности.
Тогда как постепенное поражение малоберцового нерва, к примеру, во время работы на корточках, при ношении неудобной обуви и прочих подробных ситуациях, и симптомы имеет постепенно возникающие, в течении определенного продолжительного времени.
Все симптомы специалисты поделили на:
- двигательные;
- чувствительные.
Их комбинации зависят от уровня поражения. В зависимости от степени поражения нейропатия Nervus fibularis communis имеет различные симптомы. Например,
- при высокой компрессии возникает следующее повреждение:
- нарушается чувствительность передне-боковой голенной или тыльной поверхности стопы — может наступить отсутствие любого ощущения от прикосновения, невозможность отличать болевые раздражения и просто прикосновения, тепло от холода;
- болевой синдром по боковым поверхностям голени и стопы, усиливающийся при приседании;
- нарушается процесс разгибания стопы или ее пальцев, вплоть до полной невозможности совершать подобные движения;
- слабость или полная невозможность отводить наружный край стопы, приподнимать его;
- отсутствие возможности становиться на пятки и ходить на них;
- вынужденное поднимание ноги при ходьбе: больному приходится это делать, чтобы пальцами не цепляться, кроме того, при опускании стопы сначала на поверхность пола опускаются пальцы и только потом подошва, а нога при ходьбе чересчур сгибается в тазобедренном и коленном суставах (такая походка называется «петушиной», «лошадиной», а также перонеальной или степпажом;
- стопа приобретает «лошадиный» вид: она отвисает вниз и бывает как бы повернута вонутрь, а пальцы согнуты;
- если невропатия достаточно долго не лечится, то может развиваться похудение или атрофия голенных мышц по передне-боковой поверхности;
- сдавление наружного кожного голенного нерва приводит исключительно к чувствительным изменениям — снижению чувствительности на наружной поверхности, причем, эта патология может быть не очень сильно заметна, поскольку наружный кожный голенной нерв соединен с ветвью большеберцового нерва, волокна которого как бы берут на себя роль иннервации.
Поражение поверхностного малоберцового нерва характерно следующими признаками:
- болью с оттенком жжения на нижней части голенной боковой поверхности, на тыле стопы и на четырех первых пальцах стопы;
- уменьшением чувствительности в этих же областях;
- слабостью отведения или приподнимания наружной части стопы.
Поражение глубокой ветви малоберцового нерва сопровождается следующими симптомами:
- незначительным свисанием стопы;
- слабостью при разгибании стопы и пальцев;
- нарушением степени чувствительности на тыле стопы в зоне между первым и вторым пальцем;
- при длительном процессе невропатия может привести к атрофии мелких мышц тыльной части стопы: это становится заметным только при сравнении больной и здоровой стопы, когда кости первой выступают четче, а межпальцевые промежутки заметно западают.
Таким образом, невропатия Nervus fibularis communis в зависимости от степени поражения четко определена теми или иными симптомами. В одних случаях наблюдается избирательное нарушение процесса разгибания стопы или пальцев, в других – приподнимания наружного края стопы, а иногда невропатия приводит только к чувствительным расстройствам.
Лечение нейропатии малоберцового нерва
Лечение нейропатии данного нерва во многом бывает определено причиной, от которой она возникает. Иногда даже банальная замена гипсовой повязки, сдавливающей малый берцовый нерв, может стать лечением. Если причиной стала неудобная обувь, то ее смена также способствует выздоровлению. Если причина заключается в имеющейся у пациента сопутствующей патологии, например, сахарном диабете, онкологическом заболевании, то в этом случае необходимо провести в первую очередь лечение основного заболевания, а остальные меры пойдут уже на восстановление малоберцового нерва и будут, хоть и обязательными, но уже косвенными.
Основные медикаментозные средства, с помощью которых специалистами лечится нейропатия малоберцового нерва, следующие:
- нестероидные противовоспалительные препараты, такие как Диклофенак, Ибупрофен, Ксефокам, Нимесулид и другие — они используются при любой невралгии, в том числе и когда воспален третичный нерв: они способствуют уменьшению болевого приступа, снимают отеки и убирают воспаление;
- витамины группы В, такие как Мильгамма, Нейрорубин, а также Комбилипен и т. д.;
- такие препараты, которые улучшают проводимости по нерву – речь идет о Нейромидине, Галантамине, Прозерине и других;
- лекарства, необходимые для улучшения кровоснабжения Nervus fibularis communis — это Трентал, Кавинтон, а также Пентоксифиллин и другие;
- антиоксиданты — Эспа-Липон, Берлитион, Тиогамма и т. д.
Восстановление
Комплексное лечение предполагается не только медикаментозную терапию, но и физиотерапевтическое лечение. В последнее входят следующие методы физиотерапии:
- ультразвук;
- амплипульс;
- электрофорез с лекарственными веществами;
- магнитотерапия;
- электростимуляция.
Выздоровлению способствуют не только медикаментозное лечение и физиотерапия, но и массаж и иглорефлексотерапия. В любом случае малый берцовый нерв лечится индивидуально, с подбором лекарственных препаратов и учетом имеющихся у данного пациента противопоказаний.
Восстановить берцовый нерв могут и комплексы лечебной физкультуры, которые порекомендует лечащий врач. Чтобы скорректировать «петушиную» походку, специалисты рекомендуют использовать специальные ортезы, которыми стопа фиксируется в правильном положении, чтобы не давать ей свисать.
Когда консервативное лечение не приносит нужного эффекта, врачи могут прибегнуть и к оперативному вмешательству. Чаще всего операцию приходится делать во время травматического повреждения, когда бывают повреждены волокна Nervus fibularis communis , особенно при длительном поражении.
Когда регенерация нерва не осуществляется, лечение консервативными методами оказывается бесполезным. В таких случаях приходится восстанавливать анатомическую целостность Nervus fibularis communis . Чем быстрее будет проведено ооперативное хирургическое вмешательство, тем эффективным окажется лечение и лучшим будет прогноз для восстановления нарушенных патологией функций Nervus fibularis communis .
В некоторых, сравнительно легких случаях поражения возможно также лечение народными средствами.
2health.ru
Нервы нижних конечностей - общие сведения для функциональных мышечных тестов
В иннервации нижней конечности участвуют два нервных сплетения:1) поясничное сплетение; 2) крестцовое сплетение.
Поясничное сплетение получает основные волокна из корешков L1, L2 и L3 и имеет сочленение с корешками Тh22 и L4. Из поясничного сплетения отходят нервы: мышечные ветви, подвздошно-подчревный нерв, подвздошно-паховый нерв, бедренно-половой нерв, латеральный кожный нерв бедра, бедренный нерв и запирательный нерв.
Мышечные ветви — короткая ветвь для квадратной мышцы поясницы и большой и малой поясничных мышц.
Подвздошно-подчревный нерв (Тh22, L1) является смешанным нервом. Он иннервирует мускулатуру брюшной стенки (косые, поперечные и прямые мышцы) и кожными ветвями (латеральная и передняя кожные ветви) пах и бедро.
Подвздошно-паховый нерв (Тh22, L1) снабжает двигательными ветвями поперечную и внутреннюю косую мышцы живота и чувствительными паховую область, у мужчины мошонку и пенис, у женщин лобок и часть половых губ (срамных губ).
Бедренно-половой нерв (L1, L2) иннервирует мышцу, поднимающую яичко, в дальнейшем мошонку, а также малую выемку кожи ниже пахового сгиба.
Латеральный кожный нерв бедра (L2, L3) практически полностью чувствительный нерв, снабжает кожу в области наружной поверхности бедра. Моторно он причастен к иннервации мышцы, напрягателя широкой фасции бедра.
Таблица 1.42. Бедренный нерв (иннервация корешков L1-L4). Высота разветвления ветвей для отдельных мышц.
| Подвздошно-поясничная мышца |
В животе около передней верхней ости подвздошной кости |
| Портняжная мышца | В верхней трети бедра |
| Четырехглавая мышца бедра: | В верхней трети бедра |
| а) прямая мышца бедра | В верхней трети бедра ближе к центру |
| б) латеральная широкая мышца бедра | В верхней трети бедра |
| в) медиальная широкая мышца бедра | В верхней трети бедра |
| г) промежуточная широкая мышца бедра | В верхней трети бедра |
| Гребенчатая мышца | В верхней трети бедра |
Чувствительные волокна идут, как передняя кожная ветвь, к передней и внутренней стороне бедра и, как подкожный нерв ноги, к передней и внутренней стороне коленного сустава, в дальнейшем к внутренней стороне голени и стопы.
Паралич бедренного нерва всегда приводит к значительному ограничению движений в нижней конечности. Сгибание в тазобедренном и разгибание в коленном суставах вследствие этого невозможны. Очень важно, на какой высоте имеется паралич. В соответствии с этим чувствительные изменения происходят в зоне иннервации его ветвей.
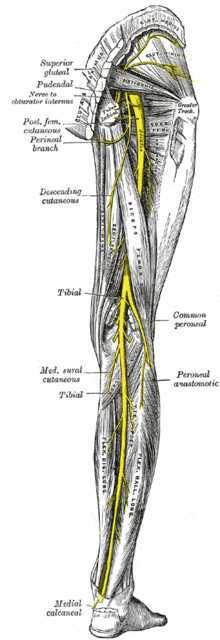
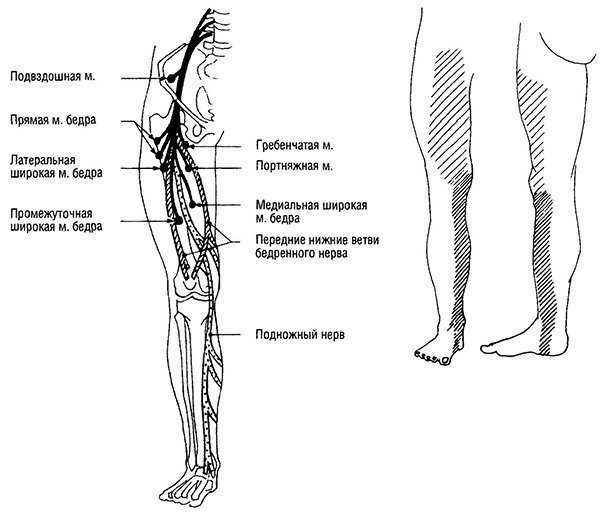 Рис. 2-3. Нервы нижних конечностей
Рис. 2-3. Нервы нижних конечностей
Запирательный нерв (L2—L4) иннервирует следующие мышцы: гребенчатую мышцу, длинную приводящую мышцу, короткую приводящую мышцу, тонкую мышцу, большую приводящую мышцу, малую приводящую мышцу и наружную запирательную мышцу. Чувствительно он снабжает область внутренней стороны бедра.
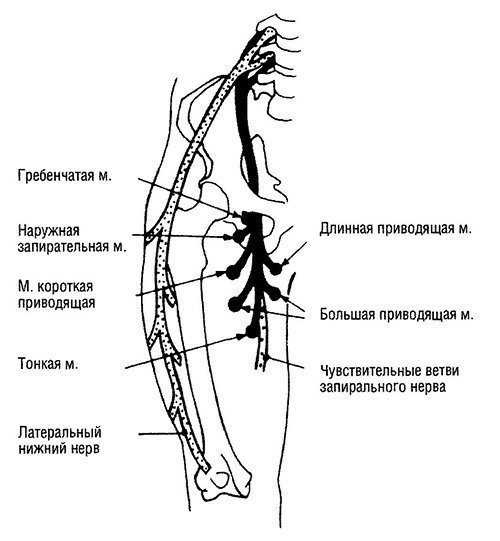 Рис. 4. Запирательный нерв и латеральный кожный нерв бедра (иннервация мышц)
Рис. 4. Запирательный нерв и латеральный кожный нерв бедра (иннервация мышц)
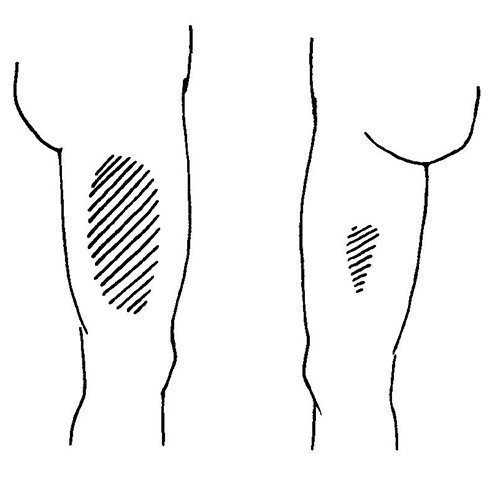 Рис. 5-6. Иннервация кожи латеральным кожным нервом бедра (слева) / Иннервация кожи запирательным нервом (справа)
Рис. 5-6. Иннервация кожи латеральным кожным нервом бедра (слева) / Иннервация кожи запирательным нервом (справа)
Крестцовое сплетение состоит из трех частей:
а) седалищное сплетение; б) половое сплетение; в) копчиковое сплетение.
Седалищное сплетение снабжается корешками L4—S2 и делится на следующие нервы: мышечные ветви, верхний ягодичный нерв, нижний ягодичный нерв, задний кожный нерв бедра и седалищный нерв.
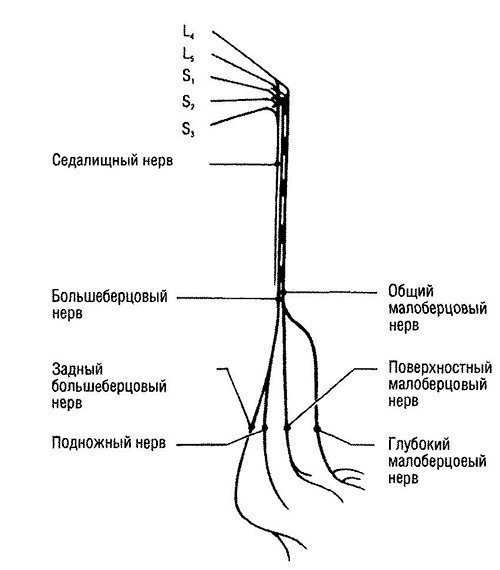 Рис. 7. Разделение седалищного нерва
Рис. 7. Разделение седалищного нерва
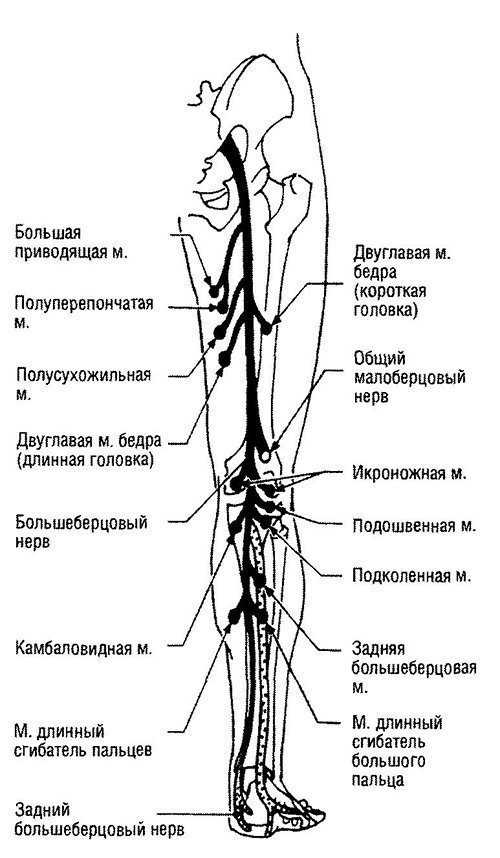 Рис. 8. Конечные ветви седалищного и большеберцового нервов (иннервация мышц)
Рис. 8. Конечные ветви седалищного и большеберцового нервов (иннервация мышц)
Таблица 1.43. Седалищное сплетение (иннервация корешков L4—S3)

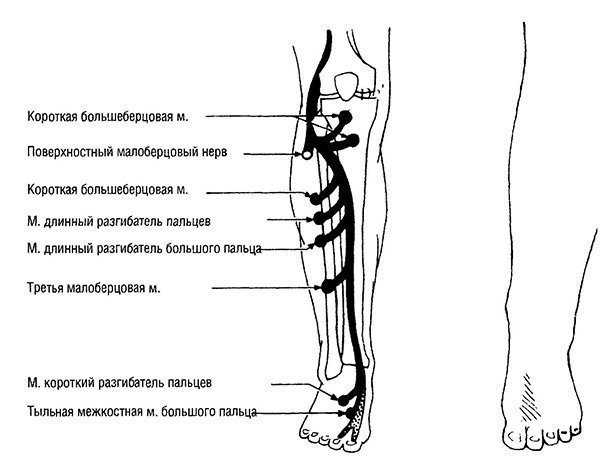 Рис. 9-10. Глубокий малоберцовый нерв (иннервация мышц) / Глубокий малоберцовый н (иннервация кожи)
Рис. 9-10. Глубокий малоберцовый нерв (иннервация мышц) / Глубокий малоберцовый н (иннервация кожи)
Мышечными ветвями являются следующие мышцы: грушевидная мышца, внутренняя запирательная мышца, верхняя близнецовая мышца, нижняя близнецовая мышца и квадратная мышца бедра.
Верхний ягодичный нерв (L4—S1) иннервирует среднюю ягодичную мышцу, малую ягодичную мышцу и напрягатель широкой фасции бедра.
Нижний ягодичный нерв (L5—S2) является моторным нервом для большой ягодичной мышцы.
Задний кожный нерв бедра (S1—S3) снабжен чувствительными нервами, идет к коже нижней части живота (нижние ветви ягодиц), промежности (промежности ветви) и задней части бедра вплоть до подколенной ямки.
Седалищный нерв (L4—S3) является самым большим нервом в человеческом теле. В бедре он разделяется на ветви для двуглавой мышцы бедра, полусухожильной, полуперепончатой и части большой приводящей мышцы. Затем в центре бедра он делится на две части — общий малоберцовый нерв и большеберцовый нерв.
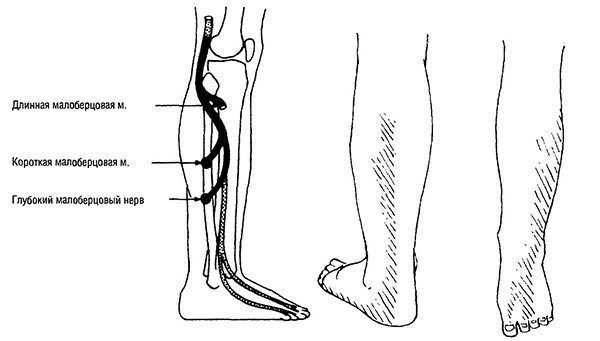 Рис. 11-12. Поверхностный малоберцовый нерв (иннервация мышц) / Поверхностный малоберцовый нерв (иннервация кожи)
Рис. 11-12. Поверхностный малоберцовый нерв (иннервация мышц) / Поверхностный малоберцовый нерв (иннервация кожи)
Общий малоберцовый нерв делится на ветви для коленного сустава, латеральный кожный нерв — для передней стороны икры и ветвь общего малоберцового нерва, который будет после сочленения с медиальным кожным нервом икры (из большеберцового нерва) идти к икроножному нерву, а затем делиться на глубокий и поверхностный малоберцовые нервы.
Глубокий малоберцовый нерв иннервирует переднюю большеберцовую мышцу, длинный и короткий разгибатели пальцев, длинный и короткий разгибатели большого пальца стопы и снабжает чувствительно малоберцовую часть большого пальца ноги и большеберцовую часть второго пальца ноги.
Поверхностный малоберцовый нерв иннервирует моторно обе малоберцовые мышцы, затем делится на две концевые ветви, которые снабжают кожу тыла стопы и пальцев ноги, за исключением части глубокого малоберцового нерва.
При параличе общего малоберцового нерва сгибание назад стопы и пальцев ноги невозможно. Больной не может стоять на пятке, при ходьбе не сгибает нижнюю конечность в тазобедренном и коленном суставах, вместе с тем при ходьбе волочит стопу. Стопа трамбует грунт и неэластична (степпаж).
При шаге на грунт сначала ложится основание стопы, а не пятка (движение установки последовательного шага). Вся стопа слабая, пассивная, подвижность ее значительно ограничена. Чувствительные нарушения наблюдаются в области иннервации по передней поверхности голени.
Большеберцовый нерв делится на ряд ветвей, самые важные перед разделением:
1) ветви для трехглавой мышцы голени, подколенной мышцы, подошвенной мышцы, задней большеберцовой мышцы, длинного сгибателя пальцев, длинного сгибателя большого пальца стопы; 2) медиальный кожный нерв икры. Он является чувствительным нервом, объединяет ветвь общего малоберцового нерва к икроножному нерву. Обеспечивает чувствительную иннервацию тыльной стороны голени, малоберцовой стороны пятки, малоберцовой стороны подошвы и 5-го пальца ноги; 3) ветви к коленному и голеностопному суставам; 4) волокна к коже внутренней стороны пятки.
Затем он делится на конечные ветви:
1) медиальный подошвенный нерв. Он снабжает мышцу, отводящую большой палец стопы, мышцу короткий сгибатель пальцев, мышцу короткий сгибатель большого пальца стопы и червеобразные мышцы 1 и 2. Чувствительные ветви иннервируют большеберцовую сторону стопы и подошвенную поверхность пальцев ноги от 1-го вплоть до большеберцовой половины 4-го пальца ноги;
2) латеральный подошвенный нерв. Он иннервирует следующие мышцы: квадратную мышцу подошвы, мышцу, отводящую мизинец стопы, мышцу, противопоставляющую мизинец, короткий сгибатель мизинца стопы, межкостные мышцы, червеобразные мышцы 3 и 4 и мышцу, приводящую большой палец стопы. Чувствительно снабжает почти всю область пятки и подошвы.
Вследствие тяжелого повреждения при параличе большеберцового нерва стоять на кончиках пальцев ноги нельзя и движения стопой затруднительны. Супинация стопы и сгибание пальцев ноги невозможны. Чувствительные нарушения отмечаются в области пятки и стопы, за исключением большеберцовой ее части.
При параличе всех стволов седалищного нерва симптомы суммируются. Половое сплетение (S2—S4) и копчиковое сплетение (S5—С0) снабжают дно таза и кожу гениталий.
В. Янда
medbe.ru
Общий малоберцовый нерв - это... Что такое Общий малоберцовый нерв?
| Общий малоберцовый нерв | |
 Нервы нижней конечности. Вид сзади Нервы нижней конечности. Вид сзади | |
| Nervus fibularis [peroneus] communis | |
| мышцы передней группы мышц голени и тыла стопы, кожи тыла стопы и передней поверхности голени | |
| седалищный нерв | |
Общий малоберцовый нерв (лат. Nervus fibularis [peroneus] communis) — нерв крестцового сплетения. Образуется после разделения седалищного нерва в области подколенной ямки на две части. Образован волокнами LIV, LV, SI, SII нервов.
От проксимальной вершины подколенной ямки направляется к её латеральной стороне и располагается под медиальным краем двуглавой мышцы бедра, между нею и латеральной головкой икроножной мышцы, спирально огибает головку малоберцовой кости, будучи прикрыт здесь только фасцией и кожей.
На этом участке от ствола нерва отходят непостоянные суставные ветви к латеральным отделам капсулы коленного сустава. Дистальнее он проникает в толщу начальной части длинной малоберцовой мышцы, где делится на свои две концевые ветви — поверхностный и глубокий малоберцовые нервы[1].Ветви нерва
От общего малоберцового нерва отходят[1]:
- Латеральный кожный нерв икры (лат. Nervus cutaneus surae lateralis) отходит в подколенной ямке, направляется к латеральной головке икроножной мышцы и, прободая в этом месте фасцию голени, разветвляется в коже латеральной поверхности голени, достигая латеральной лодыжки;
- Малоберцовая соединительная ветвь (лат. Ramus communicans fibularis [peroneus]) может начинаться от основного ствола общего малоберцового или латерального кожного нерва. Следует по латеральной головке икроножной мышцы, располагаясь между нею и фасцией голени, прободает последнюю и, разветвляясь в коже, соединяется с медиальным кожным нервом голени;
- Поверхностный малоберцовый нерв (лат. Nervus fibularis [peroneus] superficialis) проходит между головками длинной малоберцовой мышцы, следует вниз на некотором расстоянии между обеими малоберцовыми мышцами. Перейдя на медиальную поверхность короткой малоберцовой мышцы, нерв прободает в области нижней трети голени фасцию и разветвляется на свои концевые ветви: тыльные медиальный и промежуточный кожные нервы (стопы). Ветви поверхностного малоберцового нерва: Мышечные ветви иннервируют длинную и короткую малоберцовые мышцы Медиальный кожный тыльный нерв (лат. Nervus cutaneus dorsalis medialis) — одна из двух концевых ветвей поверхностного малоберцового нерва. Следует на некотором протяжении поверх фасции голени, направляется к медиальному краю тыла стопы, отдаёт ветви к коже медиальной лодыжки, где соединяется с ветвями подкожного нерва ноги, после чего делится на две ветви. Одна из них, медиальная, разветвляется в коже медиального края стопы и большого пальца до дистальной фаланги и соединяется в области первого межкостного промежутка с глубоким малоберцовым нервом. Другая ветвь, латеральная, соединяется с концевой ветвью глубокого малоберцового нерва и направляется к области второго межкостного промежутка, где разветвляется в обращённых одна к другой поверхностях II и III пальцев, давая здесь тыльные пальцевые нервы стопы (лат. nervi digitales dorsales pedis). Промежуточный тыльный кожный нерв стопы (лат. Nervus cutaneus dorsalis intermedius) — так же как и медиальный тыльный кожный нерв, располагается поверх фасции голени и следует по переднебоковой поверхности тыла стопы. Отлав ветви к коже области латеральной лодыжки, которые соединяются с ветвями икроножного нерва, делится на две ветви, из которых одна, идущая медиально, разветвляется в коже обращённых одна к другой поверхностей III и IV пальцев. Другая, лежащая латеральнее, направляется к коже IV пальца и мизинца. Все эти ветви называются тыльными пальцевыми нервами стопы.
- Глубокий малоберцовый нерв (лат. Nervus fibularis [peroneus] profundus) прободает толщу начальных отделов длинной малоберцовой мышцы, передней межмышечной перегородки голени и длинного разгибателя пальцев, ложится на переднюю поверхность межкостной перепонки, располагаясь с латеральной стороны передних большеберцовых сосудов. Далее нерв переходит на переднюю, а затем и на медиальную поверхность сосудистого пучка, располагаясь в верхних отделах голени между длинным разгибателем пальцев и передней большеберцовой мышцей, а в нижних отделах — между передней большеберцовой мышцей и длинным разгибателем большого пальца стопы, иннервируя их. Глубокий малоберцовый нерв имеет непостоянные соединительные ветви с поверхностным малоберцовым нервом. При переходе на тыл стопы нерв вначале проходит под верхним удерживателем разгибателем, отдавая непостоянную суставную ветвь к капсуле голеностопного сустава, а затем под нижним удерживателем разгибателем и сухожилием длинного разгибателя большого пальца стопы делится на две ветви: латеральную и медиальную. Латеральная ветвь более короткая. Иннервирует короткие разгибатели пальцев. Медиальная длиннее — разветвляется в коже тыльной поверхности обращённых друг к другу сторон I и II пальцев. Ветви глубокого малоберцового нерва: Мышечные ветви направляются и иннервируют мышцы передней группы мышц голени — переднюю большеберцовую мышцу, длинный разгибатель пальцев, длинный разгибатель большого пальца, а также мышцы тыла стопы — короткий разгибатель пальцев и короткий разгибатель большого пальца стопы. Тыльные пальцевые ветви (лат. Nervi digitales dorsales) — концевые ветви глубокого малоберцового нерва. Делятся на два нерва, которые разветвляются в обращённых друг к другу участках кожи I и II пальцев.
Примечания
- ↑ 1 2 Р. Д. Синельников, Я. Р. Синельников Крестцовое сплетение // Атлас анатомии человека. — 2-е. — М.:: Медицина, 1996. — Т. 4. — С. 193—198. — 320 с. — 10 000 экз. — ISBN 5-225-02723-7
dic.academic.ru
Справочник невролога: большеберцовый нерв (nervus tibialis)
Цель статьи: рассмотреть основные ветви «большеберцовой нервной системы», уровни их отхождения и функциональное значение (моторная и сенсорная иннервация).Большеберцовый нерв (лат. - n. tibialis) начинается у вершины подколенной ямки (следуя почти отвесно к ее дистальному, то есть, к нижнему, углу) и является продолжением седалищного нерва (n. ischiadicus). В подколенной ямке от большеберцового нерва отходят мышечные ветви (rr. musculares) к трехглавой мышце глени (которую образуют в свою очередь икроножная и камбаловидная мышца), к длинному сгибателю пальцев, к подошвенной мышце и к подколенной мышце (в свою очередь ветви, подходящие к подколенной мышце, посылают ветви к капсуле коленного сустава и надкостнице большеберцовой кости). Икроножная мышца сгибает нижнюю конечность в коленном и голеностопном суставах. Камбаловидная мышца сгибает нижнюю конечность в голеностопном суставе. Подколенная мышца участвует в сгибании в коленном суставе и ротации голени внутрь. Подошвенная мышца вплетается в медиальную часть ахиллова сухожилия и участвует в сгибании в голеностопном суставе. В дистальной части подколенной ямки от большеберцового нерв отходит (чувствительный) медиальный кожный нерв голени - n. cutaneus surae medialis (который в последующем при объединении на уровне нижней трети голени с ветвью малоберцового нерва - с латеральным кожным нервом икры - n. cutaneus surae lateralis – формирует икроножный нерв – n. suralis). Медиальный кожный нерв голени иннервирует кожу заднемедиальной поверхности голени от уровня подколенной ямки до пяточной области. Сразу же под подколенной ямкой от большеберцового нерва отходит довольно длинный межкостный нерв голени (n. interosseus cruris), от которого до вхождения его в толщу межкостной перепонки отходят ветви к стенке большеберцовых сосудов, а после его выхода из межкостной перепонки отходят чувствительные ветви к надкостнице костей голени, дистальному их соединению и к капсуле голеностопного сустава, а также мышечные ветви (rr. musculares) к задней большеберцовой мышце, длинному сгибателю большого пальца стопы, длинному сгибателю пальцев. Задняя большеберцовая мышца приводит и приподнимает внутренний край стопы (супиниует) и способствует сгибанию в голеностопном суставе. Длинный сгибатель пальцев стопы сгибает ногтевые фаланги II-IV пальцев стопы, сгибает стопу, поворачивая ее кнаружи, а длинный сгибатель большого пальца, соответственно, сгибает I палец стопы и участвует в сгибании (супинации) и приведении стопы, а также укрепляет продольный свод стопы. Далее, то есть после отхождения n. interosseus cruris до уровня голеностопной области, большеберцовый нерв проходит в глубоких слоях задней области голени (region cruralis posteror). Дойдя до ахиллова сухожилия и затем, проходя между ним (ахилловым сухожилием) и медиальной лодыжкой (на середине расстояния между ними) он отдает медиальные пяточные ветви (rami calcanei mediales), которые направляются к голеностопному суставу и коже пяточной области и медиального края подошвы. Затем большеберцовый нерв проходит позади медиальной лодыжки в костно-фиброзном канале (синонимы: медиальный лодыжковый канал, тарзальный канал) в нижней части которого большеберцовый нерв делится на две конечные ветви – внутренний (медиальный) подошвенный нерв (n. plantaris medialis) и наружный (латеральный) подошвенный нерв (n. plantaris lateralis).
Медиальный подошвенный нерв иннервирует кожу подошвенной поверхности внутренней части стопы и всех фаланг пальцев, тыльной поверхности концевых фаланг I-III и внутренней половины IV пальца, а также короткие сгибатели пальцев (сгибают средние фаланги II-V пальцев), короткий сгибатель большого пальца, мышцу, отводящую большой палец стопы, и I-II червеобразные мышцы. Следует отметить, что три общие чувствительные ветви (nn. digitales communes – «1,2,3»), идущие к I, II, III, 1/2IV пальцам стопы, отходят от медиального подошвенного нерва на уровне середины стопы, а затем, дойдя до пальцев, каждый и них (то есть каждый из nn. digitales communes) в свою очередь делятся еще на ряд собственных пальцевых ветвей (nn. digitales propriae), которые собственно и осуществляют чувствительную иннервацию перечисленных выше пальцев стопы.
Латеральный подошвенный нерв иннервирует кожу наружной части подошвенной поверхности стопы, а также разделяясь на три ветви (одна из которых nn. digitales communes - «4», вторая – сенсорная – идет к коже наружной части V пальца стопы, а третья – моторная ветвь) иннервирует подошвенную поверхность всех фаланг IV, V пальцев стопы, тыльную поверхность концевой фаланги V пальца и тыльную поверхность наружной половины концевой фаланги IV пальца стопы. Двигательные волокна латерального подошвенного нерва иннервируют квадратную мышцу подошвы, межкостные мышцы III-IV межкостных промежутков, мышцу, приводящую большой палец стопы, наружную головку короткого сгибателя большого пальца стопы, II-IV червеобразные мышцы, а также мышцу, отводящую мизинец стопы и отчасти короткий сгибатель мизинца стопы. Обратите внимание: функция червеобразных мышц: сгибание проксимальной и разгибание средней и дистальной фаланг II-V пальцев с отведением их в сторону большого пальца. Квадратная мышца подошвы участвует в сгибании пальцев стопы, одновременно придавая тяге длинного сгибателя пальцев прямое направление. Кроме перечисленных ветвей (нервов) латеральный подошвенный нерв посылает нервы к капсулам суставов плюсны и к надкостнице плюсневых костей и фаланг. Обратите внимание: существует традиция подразделять ветви латерального подошвенного нерва на поверхностную и глубокую. Поверхностная ветвь – сенсорная ветвь, которая в свою очередь (также, как и большеберцовый нерв) делится на медиальную и латеральную ветви; медиальная ветвь включает nn. digitales communes - «4», который идет в четвертом межкостном промежутке (потенциальное место формирования невралгии Мортона), в свою очередь латеральная ветвь является собственным подошвенным нервом V пальца. Глубокая ветвь – двигательная (моторная) ветвь; иннервирует перечисленные выше мышцы.
laesus-de-liro.livejournal.com
ЗАДНЯЯ ОБЛАСТЬ ГОЛЕНИ
Regio cruris posterior
Кожа тонкая, подвижная, покрыта волосами, берется в складку. В подкожной клетчатке, в расщеплениях поверхностной фасции, располагаются подкожные сосуды и нервы. Подкожные артерии образуют сплетение, от которого направляются веточки к коже, кожным нервам, клетчатке.
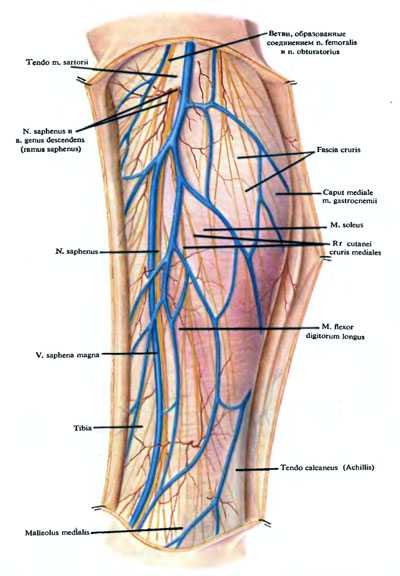
Рис. 164. Подкожные сосуды и нервы медиальной поверхности голени.
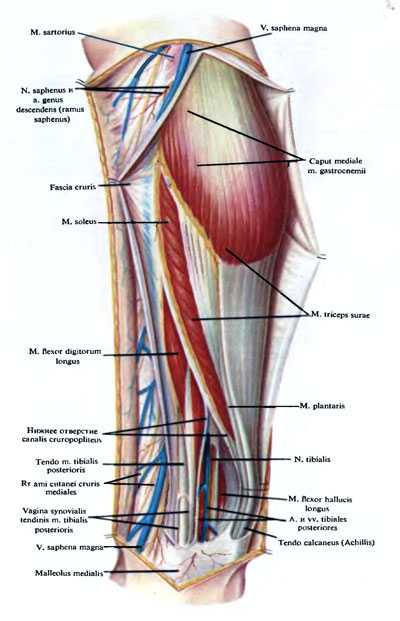
Рис. 165. Мышцы, сосуды и нервы медиальной поверхности голени.
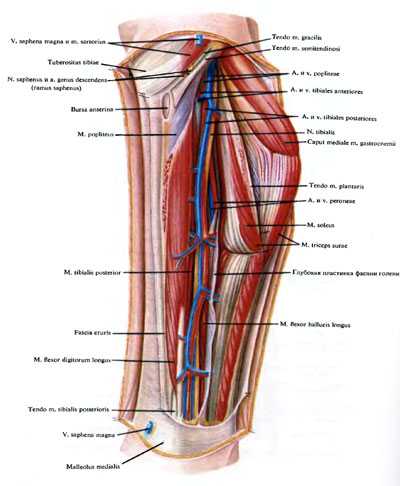
Рис. 166. Глубокие мышцы, сосуды и нервы медиальной поверхности голени.
Подкожные вены области представлены vv. saphenae magna и parva и впадающими в них венами. V. saphena magna располагается позади медиального края большеберцовой кости в двух верхних третях области. V. saphena parva в 85% случаев является продолжением латеральной краевой вены стопы и в 12% случаев формируется несколькими венами тыла стопы и пяточной области, в 3% случаев может быть недоразвитой. Вена может быть двойной (9%) или иметь раздвоения (12%). В большинстве случаев (71%) на границе нижней и средней трети голени или на других уровнях v. saphena parva проникает в фасциальный канал (Пирогова), образованный расщеплением фасции голени и расположенный в борозде между головками икроножной мышцы, и направ яется вверх, где, достигнув подколенной ямки, вливается в v. poplitea. Анастомозы между подкожными венами в дистальных отделах голени преимущественно поперечные, в проксимальных — косые, восходящие в сторону v. saphena magna. Соединения подкожных вен с глубокими многочисленны (от 18 до 52). V. saphena magna имеет 2—6 (чаще 3—4) соединений с передними и задними большеберцовыми венами, венами мышц и костей, чаще в нижней трети голени. V. saphena parva имеет 1—7 анастомозов с икроножными и задней большеберцовой венами, чаще в средней трети голени. Большинство же соединений с глубокими венами образуют не основные стволы, а притоки большой и малой подкожных вен.
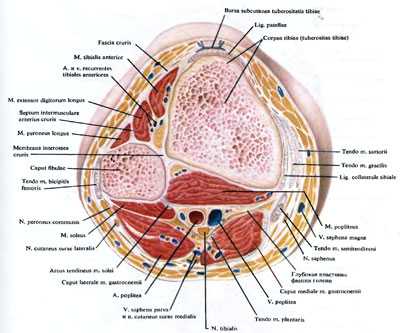
Рис. 167. Поперечный распил ноги на границе колена и голени.
Иннервируют кожу задней области голени с медиальной стороны rami cutanei cruris mediales n. sapheni и часто ветви из г. anterior n. obturatorii. Сзади и с латеральной стороны кожу области иннервируют nn. cutanei surae medialis и lateralis и часто — продолжение n. cutaneus femoris posterior. Медиальный кожный нерв икры на голени располагается спереди (под) v. saphena parva, в борозде между головками икроножной мышцы. Выйдя из-под фасции голени в подкожную клетчатку, нерв на том или ином уровне соединяется с латеральным кожным нервом икры. Образуется икроножный нерв — n. suralis. Латеральный кожный нерв икры идет вниз по задней поверхности латеральной головки икроножной мышцы, располагаясь в верхней и частично в средней трети голени под фасцией. Пройдя через фасцию на различных уровнях, нерв или сливается или отдает г. communicans peroneus к медиальному кожному нерву икры, образуя икроножный нерв.
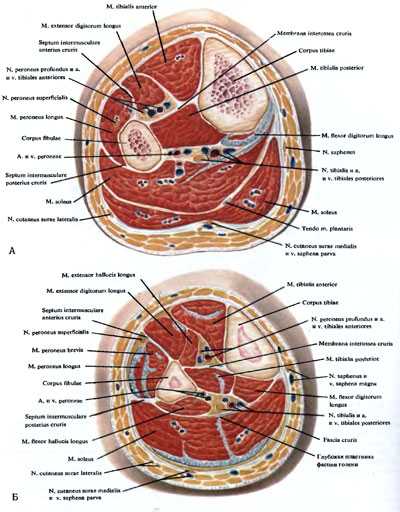
Рис. 168. Поперечные распилы верхней (А) и средней (Б) третей голени.
По данным задний кожный нерв бедра иннервирует голень в 37% случаев, из них: в 24% случаев нерв достигает верхней и средней трети голени, в 6% — нижней трети, в 6% — латеральной лодыжки и в 1 % случаев — пятки. Икроножный нерв может формироваться от подколенной ямки (3%), где либо латеральный кожный нерв икры присоединяется к медиальному (2%), либо медиальный кожный нерв икры присоединяется к латеральному (1%) до уровня латеральной лодыжки (4%). Чаще же образование икроножного нерва происходит в средней трети (21 %), на границе средней и нижней трети (28%) и в нижней трети голени (16%). Редко латеральный нерв (5%) или медиальный (1%) кожные нервы икры отсутствуют или каждый из них, образовав на голени одну связь, самостоятельно достигает стопы (9%).Fascia cruris в задней области голени в пределах заднего костно-фиброзного ложа образует два футляра: задний поверхностный, фиброзный, образованный сзади и с боков собственной фасцией и спереди поперечно расположенной глубокой фасцией голени, и передний глубокий костно-фасциальный футляр, образованный спереди задними поверхностями большеберцовой и малоберцовой костей и расположенной между ними межкостной мембраной голени, спереди и латерально — задней межмышечной перегородкой голени, сзади — глубокой фасцией голени. Глубокая фасция голени по краям прикрепляется к большеберцовой и малоберцовой костям, вверху она ограничивает вход в canalis cruropopliteus, внизу переходит в retinaculum mm. flexorum.
В поверхностном фасциальном ложе, покрытые собственными фасциальными футлярами, располагаются: сзади — икроножная мышца, спереди — камбаловидная мышца и между ними — подошвенная мышца. Между fascia cruris и икроножной мышцей находится рыхлая клетчатка, в которой позади латеральной головки икроножной мышцы идет n. cutaneus surae lateralis. Фасциальные футляры в местах соприкосновения с головками икроножной мышцы срастаются и образуют перегородку, с которой соединен футляр подошвенной мышцы. Последний в свою очередь соединен с медиальным краем футляра камбаловидной мышцы, в результате чего клетчаточная щель между головками трехглавой мышцы голени делится на внутренний и наружный отделы.
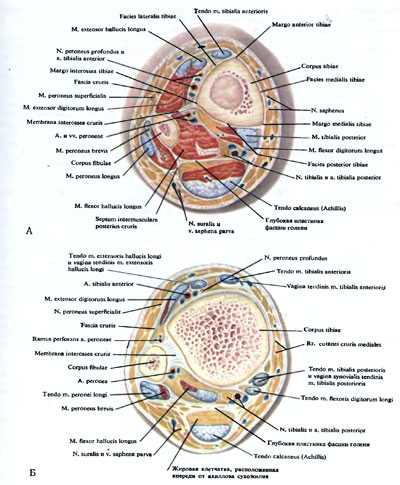
Рис. 169. Поперечные распилы нижней трети голени (а) и на уровне оснований лодыжек (б).
М. gastrocnemius и m. plantaris начинаются от fades poplitea бедренной кости. Камбаловидная мышца (m. soleus) начинается от головки и задней поверхности малоберцовой кости и от linea m. solei на задней поверхности большеберцовой кости. Между верхними отделами обеих берцовых костей натянута сухожильная дуга arcus tendineus m. solei. Сухожилия икроножной и камбаловидной мышц, соединяясь, образуют мощное сухожилие — tendo calcaneus (Achillis), прикрепляющееся к бугру пяточной кости. Тонкое, длинное сухожилие подошвенной мышцы присоединяется к ахиллову сухожилию и также прикрепляется к бугру пяточной кости. Между камбаловидной мышцей и глубокой фасцией голени имеется рыхлая клетчатка.
В глубоком костно-фасциальном влагалище, разделенные отрогами глубокого листка фасции голени, располагаются, считая снаружи внутрь: длинный сгибатель большого пальца, задняя большеберцовая мышца, длинный сгибатель пальцев и стопы и позади и между ними — сосудисто-нервный пучок задней области голени.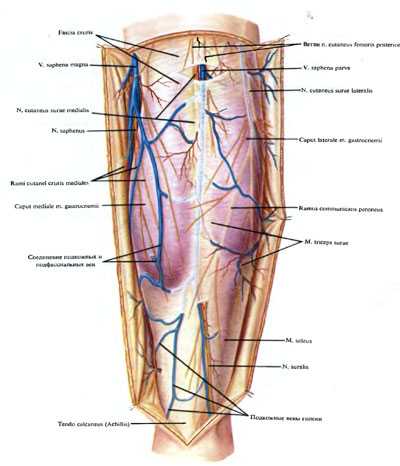
Рис. 170. Подкожные сосуды и нервы голени; вид сзади.
М. tibialis posterior начинается от обращенных друг к другу краев берцовых костей и membrana interossea cruris. Направляясь вниз, мышца проходит под retinaculum mm. flexorum в костно-фиброзном канале позади медиальной лодыжки, проникает на стопу, где прикрепляется к клиновидным костям и бугристости ладьевидной кости.
М. flexor digitorum longus начинается от задней поверхности большеберцовой кости и глубокого листка фасции голени, направляется вниз, перекрещивает сзади сухожилие задней большеберцовой мышцы и позади него, пройдя под retinaculum mm. flexorum, проникает на подошвенную поверхность стопы, где делится на четыре сухожилия, прикрепляющихся к основаниям дистальных фаланг II—V пальцев.
М. flexor hailucis longus начинается от задней поверхности двух нижних третей малоберцовой кости от межкостной перепонки и задней межмышечной перегородки. Частично прикрывая собой сзади m. tibialis posterior, мышца направляется вниз, проходит под retinaculum mm. flexorum и на стопе прикрепляется к основанию дистальной фаланги большого пальца.
Задняя большеберцовая, начальная часть передней больше берцовой, малоберцовая артерии, сопровождающие их вены и большой берцовый нерв располагаются в canalis cruropopliteus. Канал ограничен: спереди — m. tibialis posterior, сзади — глубоким листком фасции голени и расположенной позади него m. soleus, вверху с медиальной стороны и в средней трети голени спереди — m. flexor digitorum longus, с латеральной стороны — m. flexor hailucis longus. Верхнее, входное отверстие канала спереди ограничивают покрытая фасцией m. popliteus, сзади — arcus tendineus т. solei. Через входное отверстие в канал проникают a. poplitea и n. tibialis. Через переднее отверстие в переднюю область голени выходит a. tibialis anterior и в обратном направлении идут две одноименные вены. Отверстие ограничено: сверху — нижним краем подколенной мышцы (сзади), сверху и с боков (спереди) — края больше берцовой и малоберцовой костей, образующих над отверстием articulatio tibiofibularis, снизу — membrana interossea cruris и начинающаяся от нее m. tibialis posterior. Нижнего отверстия как такового нет. Оно соответствует месту, где сосудисто-нервный пучок, покрытый глубоким и поверхностным листками фасции голени, выходит из-под медиального края m. soleus и располагается примерно на границе средней и нижней трети голени. В канале сосудисто-нервный пучок окружен клетчаткой и расположен в фасциальном футляре, связанном с фасциями окружающих его мышц.
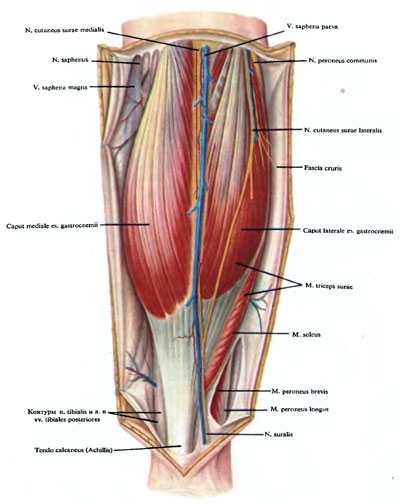
Рис. 171. Мышцы, сосуды и нервы голени; вид сзади.
Подколенная артерия на уровне нижнего края подколенной мышцы, реже выше или ниже него, делится на переднюю и заднюю большеберцовые артерии. В среднем этот уровень располагается на 2,1 ±0,7 см ниже горизонтальной линии, проведенной через верхний край бугристости большеберцовой кости и наиболее выступающую в латеральную сторону часть головки малоберцовой кости.
A. tibialis anterior направляется вперед, вниз и латерально и через отверстие в membrana interossea проникает в переднее костно-фиброзное ложе голени. От артерии отходит непостоянная a. recurrens tibialis posterior, которая проникает под m. popliteus.
A. tibialis posterior является в большинстве случаев продолжением подколенной артерии, она направляется вниз к области позади медиальной лодыжки, по своему ходу отдавая более или менее равномерно от 17 до 45 мелких и крупных ветвей. Артерия может быть недоразвитой в 1,6% случаев, достигая лишь нижней трети голени, или в 2,4% случаев полностью отсутствовать, и ее могут замещать малоберцовая и передняя большеберцовая артерии. Наиболее крупная ветвь задней большеберцовой артерии — малоберцовая артерия. А. регопеа начинается ниже уровня верхнего края большеберцовой кости на 7,2—1,86 см. Она часто равна по диаметру задней большеберцовой артерии (27—37%) или даже может иметь больший диаметр (10,5—35,3%), чем задняя большеберцовая артерия. В 14% случаев она может замещать переднюю или заднюю большеберцовые артерии или обе одновременно.
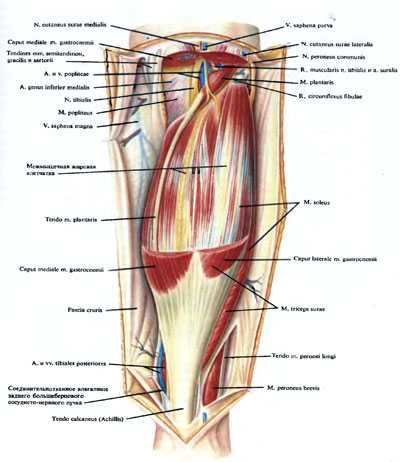
Рис. 172. Мышцы, сосуды и нервы голени; вид сзади.
Артерия направляется вниз и латерально н проникает в нижний мышечно- малоберцовый канал. Canalis musculoperoneus inferior ограничен сзади m. flexor hailucis longus, спереди — m. tibialis posterior и снаружи —- fibula. В канале а. регопеа часто отдает крупную г. perforans, которая через межкостную перепонку голени проникает в переднее костнофасциальное ложе голени, затем дает ряд мелких ветвей, после этого от нее ответвляется г. communicans к задней большеберцовой артерии, а она сама, выйдя между fibula и длинным сгибателем большого пальца из-под наружного края последнего, делится на rr. malleolares laterales и calcanei к латеральной лодыжке и пятке.
N. tibialis, располагаясь позади от сосудов, проникает в canalis cruropopliteus и идет вниз к медиальной лодыжке, находясь в большинстве случаев у задне-латерального края большеберцового сосудистого пучка или располагаясь между задними больше- и мало берцовыми сосудами. По отношению к задним большеберцовым сосудам в нижней трети голени нерв может располагаться также сзади или спереди, с латеральной или медиальной стороны от них. Ветви к мышцам отходят от нерва преимущественно в верхней трети голени и проникают в длинный сгибатель пальцев через задний или латеральный края мышцы; в заднюю большеберцовую мышцу нервные ветви вступают со стороны задней поверхности и в длинный сгибатель большого пальца стопы — со стороны медиального края этой мышцы.
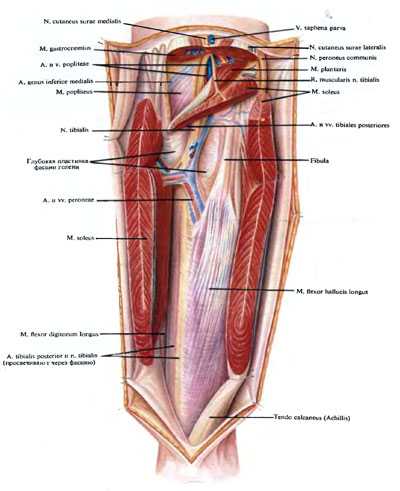
Рис. 173. Топография сосудисто-нервного пучка задней области голени.
Определенный практический интерес могут представить данные о распределении в мышцах голени основных нервно-сосудистых ворот. Если разделить мышцу сверху вниз на четверти, то нервно-сосудистые ворота в мышцах голени будут располагаться следующим образом: в m. gastrocnemius — основные нервно-сосудистые ворота располагаются в 1-й четверти — в 97% случаев, во 2-й — в 12%; в m. soleus — в 1-й четверти — в 89%, во 2-й — 13%; в m. tibialis posterior — во 2-й — 71%, в 1-й — 61%, в 3-й — 53%, в 4-й — 21%; в т. flexor digitorum longus — во 2-й — 67%, в 1-й и 3-й — по 52%, в 4-й — 17%; в т. flexor hallucis longus — во 2-й — 69%, в 3-й — 47%, в 4-й—13%; в т. tibialis anterior:—во 2-й — 72%, в 1-й — 63%, в 3-й — 40%; в т. extensor digitorum longus — во 2-й — 67%, в 1-й — 57%, в 3-й — 37%; в т. extensor hallucis longus — в 3-й — 68%, во 2-й — 32%, в 4-й — 6%; в т. peroneus longus — во 2-й — 69%, в 3-й — 55%, в 1-й — 49%, в 4-й — 15%; в т. peroneus brevis — в 4-й — 66%, в 1-й и 3-й — по 49%.
Клетчаточное пространство, расположенное под глубоким листком фасции голени по ходу заднего большеберцового сосудисто-нервного пучка вверху сообщается с клетчаткой подколенной ямки, внизу — с клетчаткой подошвы, по ходу передней большеберцовой артерии и прободающих сосудов — с клетчаткой передней области голени.Костную основу голени образуют большая и малая берцовые кости, диафизы которых соединены membrana interossea cruris.
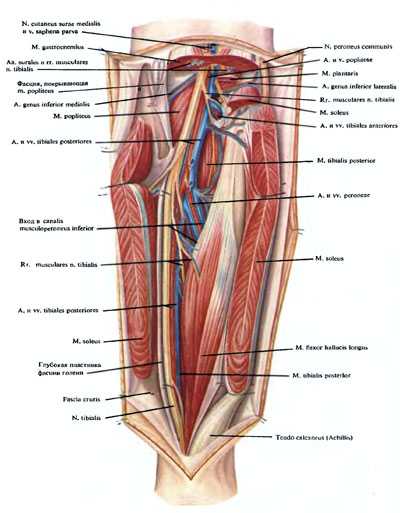
Рис. 174. Глубокие сосуды и нервы задней области голени.
Соединение костей голени осуществляется: между проксимальными эпифизами — малоподвижным больше- и малоберцовыми суставами, а дистально — межберцовым синдесмозом. Syndesmosis (articulatio) tibiofibularis образуют incisura fibularis большеберцовой кости и сочленяющаяся с ней выпуклость малоберцовой кости.
Суставные поверхности дистальных эпифизов обеих берцовых костей, соединенные фиброзной тканью, а спереди и сзади укрепленные связками — lig. tibiofibulare anterius и lig. tibiofibulare posterius, образуют суставную вилку голеностопного сустава.
Отношение мягких тканей к костям голени видно на распилах.
Надкостница костей обильно кровоснабжа-ется, получая сосуды от мышечных артерий прилегающих к надкостнице мышц и непосредственно от артерий голени. A. nutritia tibiae начинается от a. tibialis posterior, имеет диаметр, равный 0,3—1 мм.
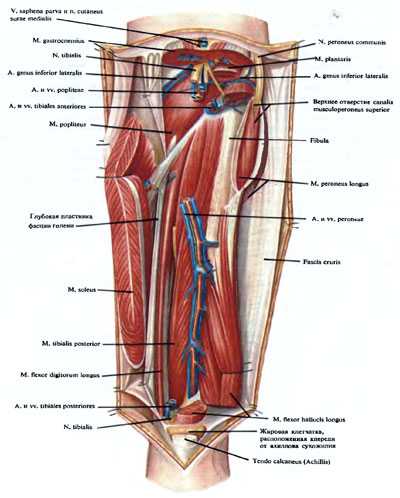
Рис. 175. Глубокие мышцы голени и малоберцовые сосуды; вид сзади.
Она проникает в верхнюю половину большеберцовой кости голени обычно сзади, редко с медиальной и еще реже с латеральной стороны. A. nutritia для малоберцовой кости начинается от а. регопеа и проникает в среднюю часть кости со стороны ее задней поверхности.
Вены костного мозга диафизов большеберцовой и малоберцовой костей образуют состоящее из массы мелких переплетающихся вен сплетение, из которого возникают vv. nutriciae, сопровождающие артерию. Питательное отверстие большеберцовой кости располагается на 8—12 см ниже линии коленного сустава, на малоберцовой — соответственно на 15—20 см.
В иннервации надкостницы костей голени участвуют общий, глубокий и поверхностный малоберцовые нервы, но преимущественно большеберцовый нерв и его ветви (межкостный нерв голени, надкостничный малоберцовый нерв Раубера), веточки мышечных, суставных ветвей и периартериальных сплетений.
Похожие материалы:
Стопа
Пяточная область
Тыл стопы
Подошва
nauka03.ru
Крестцовое сплетение (plexus sacralis) | Периферическая нервная система
Крестцовое сплетение (plexus sacralis) парное, формируется брюшными ветвями IV и V поясничных нервов, I, II и III крестцовых спинномозговых нервов. Ветви IV и V поясничных нервов формируют один пучок, названный пояснично-крестцовым стволом (truncus lumbosacralis), который включается в крестцовое сплетение. В это сплетение также вступают волокна от нижних поясничных и крестцовых узлов симпатического ствола. Ветви крестцового сплетения располагаются в малом тазу на грушевидной мышце (m. piriformis) и сходятся к надгрушевидному и подгрушевидному отверстиям, через которые выходят на заднюю поверхность таза.
Короткие смешанные ветви крестцового сплетения. 1. Мышечные ветви (rr. musculares), образованные волокнами LIV—V и SI—II, иннервируют в малом тазу mm. piriformis, obturatorius internus и, пройдя через подгрушевидное отверстие, иннервируют четырехглавую мышцу бедра (m. quadratus femoris). В этих мышцах имеются рецепторы. 2. Верхний ягодичный нерв (n. gluteus superior) образован волокнами LII—V и SI, представлен коротким стволом, выходит из малого таза через надгрушевидное отверстие на заднюю поверхность таза, объединяясь в общий пучок с одноименными артериями и веной. Нерв разделяется на три ветви, которые иннервируют малую, среднюю ягодичные мышцы и m. tensor fasciae latae.
Рецепторы волокон находятся в малой, средней мышцах и фасции. 3. Нижний ягодичный нерв (n. gluteus inferior) образован волокнами LV и SI—II, представлен коротким стволом, выходящим на заднюю поверхность таза через Подгрушевидное отверстие вместе с кровеносными сосудами. Иннервирует большую ягодичную мышцу. Рецепторы располагаются в большой ягодичной мышце и капсуле тазобедренного сустава. Волокна чувствительного нерва соединяются с моторными волокнами и следуют к ядрам спинного мозга.
Длинные ветви крестцового сплетения. 1. Задний кожный нерв бедра (n. cutaneus femoris posterior) (рис. 519), длинный и тонкий, чувствительный. Его рецепторы располагаются в коже, клетчатке и фасции задней поверхности бедра, подколенной ямки, в коже промежности и нижней части ягодичной области. Тонкие ветви и главный ствол располагаются в подкожной клетчатке на фасции бедра. Затем по средней линии ягодичной складки у нижнего края m. gluteus maximus нерв проходит через фасциальный листок и, прикрытый большой ягодичной мышцей, сопровождает седалищный нерв. Через нижнее грушевидное отверстие проникает в полость таза и вступает в образование задних корешков LI—III.
519. Схема иннервации кожи нижней конечности.
А — вид сзади:1 — nn. clunium superiores;2 — n. cutaneus femoris lateralis;3 — nn. clunium mediates;4 — nn. clunium inferiores;5 — n. cutaneus femoris posterior;6 — n. obturatorius;7 — n. saphenus;8 — n. cutaneus surae medialis;9 — n. cutaneus surae lateralis;10 — n. suralis;11—n. plantaris medialis;12 — n. plantaris lateralis.
Б — вид спереди:1 — r. cutaneus lateralis;2 — n. iliohypogastricus;3 — n. ilioinguinalis;4 — n. cutaneus femoris lateralis;5 — rr. cutanei femoris anteriores;6 — n. obturatorius;7 — n. cutaneus surae lateralis;8 — n. saphenus;9 — n. cutaneus dorsalis medialis;10 — n. peroneus profundus;11 — n. cutaneus dorsalis intermedius.
2. Седалищный нерв (n. ischiadicus) образуется корешками LIV—V. SI—III, самый толстый и длинный нерв в организме человека, смешанный (рис. 410). По выходе брюшных ветвей из межпозвоночных отверстий нерв формируется на боковой стенке малого таза около большого седалищного отверстия, затем проходит через подгрушевидное отверстие из полости таза и ложится в углубление между седалищным бугром и большим вертелом бедренной кости на квадратной мышце бедра, прикрытый большой ягодичной мышцей. В верхней части бедра седалищный нерв располагается на большой приводящей мышце и длинной головке двуглавой мышцы бедра, спускаясь между m. semimembranosus и m. semitendinosus (медиально), короткой головкой и нижним отделом длинной головки m. biceps femoris (латерально). На бедре от седалищного нерва отходят двигательные ветви для большой приводящей, длинной головки двуглавой, полусухожильной и полуперепончатой мышц бедра. Чаще у верхнего угла подколенной ямки, реже при входе на бедро седалищный нерв делится на большеберцовый и общий малоберцовый нервы.
410. Артерии таза, бедренная и подколенная ямки (вид сзади).1 — a. glutea superior;2 — a. glutea inferior;3 — a. pudenda interna;4 — n. ischiadicus;5 — a. perforans I;6 — a. perforans II;7 — a. perforans III;8 — a. genus superior lateralis;9 — a. poplitea;10 — a. suralis lateralis;11 — a. suralis medialis;12 — a. genus superior medialis.
Большеберцовый нерв (n. tibialis) (рис. 410) располагается поверхностнее подколенной артерии и вены по середине подколенной ямки, затем проходит между головками икроножной мышцы в голено-подколенный канал (canalis cruropopliteus). На голени ниже канала нерв находится между длинными сгибателями пальцев и сгибателем I пальца. В нижней части голени проходит позади медиальной лодыжки. На стопе большеберцовый нерв разделяется на медиальный и латеральный подошвенные нервы.
Ветви большеберцового нерва: а) мышечные ветви (rr. musculares) смешанные; одна группа ветвей отделяется в месте прохождения большеберцового нерва через canalis cruropopliteus для иннервации mm. popliteus, gastrocnemius, soleus, plantaris; вторая группа отходит в нижней части голени для иннервации mm. tibialis posterior, flexor hallucis longus, flexor digitorum longus. Во всех этих мышцах имеются рецепторы, от которых нервные волокна проходят по мышечным ветвям в большеберцовый нерв; б) медиальный подошвенный нерв (n. plantaris medialis) смешанный, располагается на медиальном крае подошвы в борозде между мышцей, отводящей I палец стопы, и коротким сгибателем пальцев. Помимо двигательной иннервации, в этих мышцах имеются рецепторы, которые связаны с чувствительными волокнами, участвующими в образовании медиального подошвенного нерва. На середине стопы от медиального подошвенного нерва отделяется латеральная ветвь (r. lateralis) для иннервации I и II червеобразных мышц. Помимо этого, чувствительная часть латеральной ветви имеет рецепторы в коже I, II, III пальцев, латеральной половине IV пальца и в mm. interossei plantares. Чувствительные волокна участвуют в образовании подошвенных пальцевых нервов, которые сливаются в три общих подошвенных нерва, соединяющихся с латеральной ветвью. От кожных рецепторов медиальной поверхности I пальца стопы начинается n. plantaris hallucis proprius, который подсоединяется к медиальной ветви медиального подошвенного нерва, располагаясь латеральнее m. abductor hallucis; в) латеральный подошвенный нерв (n. plantaris lateralis) смешанный, располагается на латеральном крае стопы в борозде между короткими сгибателями пальцев и квадратной мышцей стопы, затем переходит в борозду, образованную мышцами V пальца и квадратной мышцей стопы. Его глубокая ветвь на уровне головок плюсневых костей изгибается в медиальную сторону и иннервирует мышцы V пальца (отводящая V палец, короткий сгибатель, противопоставляющая, приводящая I палец, III и IV червеобразные и все межкостные мышцы). Рецепторы находятся в коже, клетчатке IV и V пальцев, от которых отходят собственные пальцевые нервы, сливающиеся в общий пальцевой нерв, продолжающийся в поверхностную ветвь латерального подошвенного нерва; г) медиальный кожный нерв икры (n. cutaneus surae medialis) чувствительный. Его рецепторы находятся на задней поверхности голени с медиальной стороны, перемежаясь с рецепторами n. saphenus. Нервные волокна, достигнув нижнего угла подколенной ямки, прободают фасцию голени и входят в большеберцовый нерв; д) икроножный нерв (n. suralis) чувствительный, имеет рецепторы в коже и клетчатке на задней поверхности голени, пятке и латеральном крае стопы. От этих рецепторов начинается кожный дорсальный нерв стопы (n. cutaneus dorsalis pedis), который достигает латеральной лодыжки, где и переходит в основной ствол икроножного нерва. Нервные волокна n. suralis располагаются в подкожной клетчатке в нижней трети голени с латеральной стороны, затем расходятся по двум нервным стволам: один — по n. cutaneus surae medialis и далее в большеберцовый нерв, другой — по n. cutaneus surae lateralis и далее в общий малоберцовый нерв; е) межкостный нерв голени (n. interosseus cruralis) чувствительный. Его рецепторы находятся в межкостной мембране, надкостнице костей голени и капсуле голеностопного сустава. Проходит по мембране и вступает в большеберцовый нерв на уровне отверстия межкостный мембраны; ж) суставные ветви (rr. articulares) формируются от рецепторов капсулы голеностопного и коленного суставов. Соединяются с большеберцовым нервом в момент его прохождения около этих суставов.
Общий малоберцовый нерв (n. fibularis communis) смешанный, отделившись от седалищного нерва на бедре, располагается по латеральному краю подколенной ямки и головки малоберцовой кости, которую огибает сзади, находясь между шейкой малоберцовой кости и началом длинной малоберцовой мышцы (m. peroneus longus).
Ветви малоберцового нерва. 1. Боковой кожный нерв икры (n. cutaneus surae lateralis) чувствительный.
Его рецепторы расположены в коже, клетчатке и фасции заднелатеральной поверхности голени. Чувствительные волокна погружаются под фасцию голени, где соединяются с волокнами n. suralis. В подколенной ямке они выходят из-под фасции и соединяются с общим малоберцовым нервом. 2. Суставные ветви (rr. articulares) чувствительные, тонкие, имеют рецепторы в капсуле коленного и межберцового суставов. Нервные ветви от капсулы межберцового сустава короткие и входят в общий малоберцовый нерв, когда он располагается около головки малоберцовой кости. Нервные ветви от коленного сустава длинные и толстые, входят в нерв в верхнем углу подколенной ямки. 3. Мышечные ветви (rr. musculares) — короткие двигательные нервы. Иннервируют короткую головку двуглавой мышцы бедра. 4. Поверхностный малоберцовый нерв (n. fibularis superficialis) смешанный, имеет большую зону иннервации. На стопе его рецепторы располагаются в коже тыльной поверхности и межпальцевых промежутков III, IV и медиальной поверхности V пальца. От них формируются дорсальные пальцевые нервы, которые соединяются в промежуточный дорсальный кожный нерв стопы (n. cutaneus dorsalis intermedius). Этот нерв проходит под кожей стопы и retinaculum extensorum на латеральную поверхность голени и входит в состав поверхностного малоберцового нерва. В коже дорсальной поверхности I, II и латеральной поверхности III пальца есть рецепторы, от которых начинаются тыльные нервы пальцев, а затем образуется n. cutaneus dorsalis medialis, соединяющийся с промежуточным дорсальным кожным нервом на голени.
На голени поверхностный малоберцовый нерв располагается между длинной и короткой малоберцовыми мышцами, обеспечивая их двигательной и чувствительной иннервацией.
В верхней части голени он находится между передней и задней головками длинной малоберцовой мышцы, соединяясь с общим малоберцовым нервом. 5. Глубокий малоберцовый нерв (n. peroneus profundus) смешанный. Первоначально располагается под m. peroneus longus, а на уровне верхней трети голени отклоняется медиально, прободает длинный разгибатель пальцев, образуя общий сосудисто-нервный пучок с передней большеберцовой артерией и веной. Сосудисто-нервный пучок передней поверхности голени располагается между передней большеберцовой мышцей и длинными разгибателями пальцев. Иннервирует все передние мышцы голени.
Рецепторы глубокого малоберцового нерва находятся в коже I межпальцевого промежутка. От них формируются два дорсальных межпальцевых нерва, лежащих под коротким разгибателем I пальца. К дорсальным пальцевым нервам присоединяются чувствительные волокна от рецепторов межплюсневых, предплюсно-плюсневых и голеностопного суставов. Поднявшись на голень, дорсальные пальцевые нервы входят в глубокий малоберцовый нерв.
www.medical-enc.ru